6.4 Charakteristiky krevního oběhu a srdce
Funkce oběhového systému je možno popsat a změřit. Hodnoty těchto veličin jsou využívány v klinice.
Charakteristiky krevního oběhu
Pod pojmem tlak krve (TK) rozumíme tlak krve v tepnách. Fyziologické hodnoty TK měřené na paži jsou okolo 120/80 mmHg. Vyšší hodnota, kterou tlak v arteriích dosahuje je tlak systolický TKsyst (120 mmHg). Je to tlak vytvořený srdeční systolou a elasticitou tepenné stěny. Závisí na stažlivosti srdce. Nižší tlak je tlak diastolický TKdiast (80 mmHg). Tento tlak je určován periferním odporem: při vazodilataci klesá, a při vazokonstrikci stoupá.
Rozdíl mezi systolickým a diastolickým tlakem se označuje jako tlaková amplituda (TKsyst – TKdiast). Důležitou veličinou je takéstřední arteriální tlak. Vypočítá se součtem jedné třetiny systolického a dvou třetin diastolického tlaku: (TKsyst + 2TKdiast)/3. Tato hodnota zohledňuje i čas, po který trvají fáze srdečního cyklu: diastola trvá dvakrát déle než systola. V klinice se pro něj používá také označení perfuzní tlak. Je to hodnota tlaku dostačující k prokrvení (perfuzi) dané tkáně. Při poklesu pod tuto hodnotu trpí tkáň nedostatečným prokrvením a vzniká ischemie.
Tlakovou vlnu, která se šíří po tepnách a můžeme ji hmatat, označujeme jako tep (pulz). Tato vlna vzniká energií komorové systoly a šíří se po tepenné stěně rychlostí několika metrů za sekundu. Počítáním jednotlivých tepů za sekundu měříme tepovou frekvenci. Můžeme hodnotit i intenzitu vyklenutí tepenné stěny, což je úměrné energii systoly levé komory (plný pulz, nitkovitý pulz). Při měření tepové frekvence se také zjišťuje, zda je tep pravidelný (pravidelnost srdeční akce).
Centrální žilní tlak je tlak žilní krve, která se vrací do srdce. Za normálních okolností je to i tlak krve v pravé srdeční síni. Tato veličina charakterizuje funkci pravé komory a nepřímo i levé komory (patologicky zvýšený tlak v levé síni se přenáší přes plicní oběh do pravé komory). Pravá síň není od žil oddělena chlopněmi, proto se při zvýšení centrálního žilního tlaku zvyšuje náplň krčních žil, které jsou fyziologicky ve vertikální poloze nenaplněny. Pro levou síň a komoru je podobnou charakteristikou tlak v zaklínění (odráží tlak v plicních kapilárách a levé síni) a je měřen invazivně při katetrizaci srdce.
| Tlak v zaklínění je tlak naměřený při pravostranné srdeční katetrizaci v oblasti zaklínění katetru v konečném větvení plicní tepny. Přenáší se sem tlak z levé síně, proto informuje o tlaku v levém srdci. Při selhávání levé srdeční komory se zvyšuje, protože komora není schopná vypudit svůj obsah. Tlak v zaklínění se zvyšuje také při stenóze mitrální chlopně. |
Žilní návrat je objem krve, který se z periferie vrací do pravé síně. Jeho objem je za normálních okolností v rovnováze s objemem krve vypuzené ze srdce.
Charakteristiky práce srdce
Minutový srdeční výdej (MSV) je objem krve vypuzený ze srdeční komory za jednu minutu. Je to hodnota, která charakterizuje funkci komor. Vypočítáme ji ze systolického (tepového) objemu (SV), který násobíme srdeční frekvencí (SF): MSV = SV x SF
Při změnách polohy těla se nemusí minutový srdeční výdej pravé a levé komory momentálně shodovat, ale v delším časovém období musí být stejný. Jinak by se krev hromadila před komorou s menším MSV (viz srdeční selhání). Hodnota minutového objemu je přibližně 5 litrů/minutu. Tato hodnota platí pro „učebnicového“ 70 kg jedince. Protože se ale lidé vzájemně liší, mají MSV odlišný. Jeho přesná hodnota je úměrná velikosti těla, proto se MSV vztahuje na povrch těla. Pak ji nazýváme srdeční index. Jeho hodnota u člověka v klidu je 2,2 – 2,4 litrů/minutu/m2. Srdeční index by měl být pro všechny stejný. Hodnoty MSV, nebo srdečního indexu se při fyzické námaze zvyšují, ve spánku mírně klesají. Výraznějších změn tyto hodnoty dosahují při patologických stavech, jako je právě srdeční selhání.
Ejekční frakce (EF) levé komory je další velice často užívanou objemovou veličinou. Je to hodnota v procentech, která určuje, kolik krve srdce při systole přečerpá. Vypočítáme ji jako poměr systolický objem lomeno enddiastolický objem (EF = systolický objem/enddiastolický objem). Informuje především o účinnosti komorových stahů. Je to hodnota, která je v klinice rutinně využívaná, nejčastěji se měří echokardiografickým vyšetřením. Fyziologická hodnota je cca 60-70 % ‚ což znamená, že 60 až 70% objemu naplněné komory bylo při stahu vypuzeno. Snížení pod 50 % je již patologické.
Rychlost plnění komor v diastole a konečný tlak na konci diastoly (enddiastolický tlak) vypovídá o poddajnosti/tuhosti komor a rovněž (zejména za patologických okolností) má významný vliv na funkci srdce.
6.5 Schopnost adaptace a vznik poruch v oběhovém systému
Patologické změny v oběhovém systému mohou být způsobeny funkčními i morfologickými poruchami, nebo poruchami regulace. Příčina tohoto stavu může být lokální (často při postižení na úrovni cév) nebo systémová (při postižení srdce). Nejčastějším důsledkem bývá nedostatečná přívod či odtok krve, který sníží dodávku kyslíku a živin a zvýší hromadění metabolitů ve tkáních.
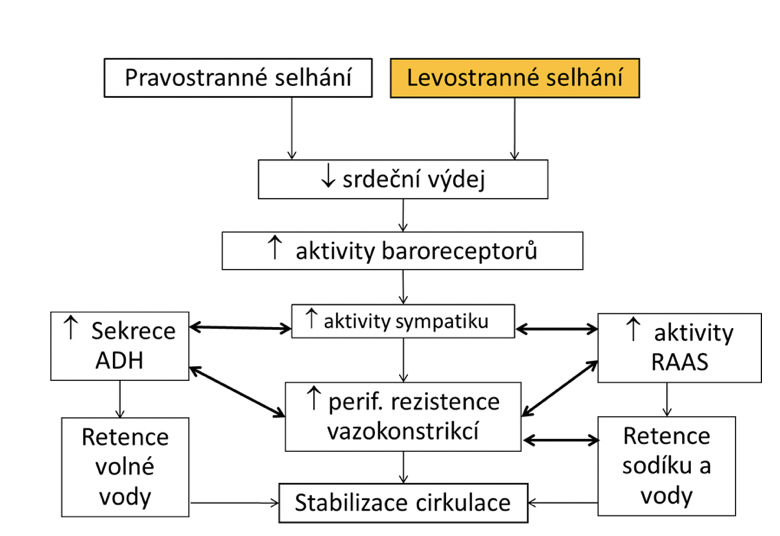
I za fyziologických podmínek se v srdci mění množství krve, které musí být přečerpáno (např. při změnách polohy těla až o 400–700 ml) a srdce se vyrovnává se zvýšenou zátěží. Srdce má však mechanismy, kterými je schopno tyto zvýšené požadavky kompenzovat. Jedná se o Frank-Starlingův zákon a Bainbridgeův reflex. Na fyziologické výkyvy v objemu krve reagují také neurohumorální mechanismy: sympatikus, ADH a systém RAAS (renin, angiotenzin I a II, aldosteron) a natriuretické peptidy. Srdce je proto schopno se přizpůsobit zvýšeným nárokům na přísun kyslíku do tkání a zvýšit srdeční výdej.
Všechny adaptační mechanismy (kromě remodelace) jsou akutně pro organismus výhodné, dokonce mohou být život zachraňující.
K adaptaci na fyziologickou i patologickou zátěž využívá srdce podobné mechanismy, lišící se jen rozsahem, trváním a reverzibilitou změn.
| Mezi fyziologickou zátěž řadíme především stres, fyzickou aktivitu a těhotenství. Mezi nejčastější patologickou zátěž patří tlakové nebo objemové přetížení (hypertenze, chlopenní vady), nebo ztráta části kontraktilního myokardu (infarkt myokardu). |
Lokální reakcí myokardu na dlouhotrvající patologické okolnosti je tzv. remodelace – hypertrofie a dilatace srdečních oddílů. Remodelace umožňuje zvýšení kontraktility myokardu za změněných podmínek. Současně jsou zapojeny řídící okruhy, které fyziologicky pomáhají, dlouhodobě však podporují remodelaci. Jak autonomní nervový systém, tak i účinky hormonů se při svém působení vzájemně potencují. I za patologických podmínek je jejich cílem udržet minutový srdeční výdej, neodstraňují ale příčinu. Ve chvíli, kdy srdce selhává, je aktivace kompenzačních mechanismů málo účinná a často svým působením zátěž srdce dále zvyšují. Vzniká tak bludný kruh, „circulus vitiosus“, který může skončit úplným selháním oběhového systému.
| Snížením minutového výdeje při poruše funkce srdce je do aorty vypuzen menší objem krve, který nerozepne dostatečně aortální stěnu a sníží stimulaci baroreceptorů. Tím je utlumen parasympatikus a aktivován sympatikus. Důsledkem je zvýšení tepová frekvence, vodivosti a dráždivosti. Zkracuje se diastola (ve které protéká krev koronárními arteriemi) a může dojít k ischemii myokardu a ke vzniku arytmií. Zvýšená kontraktilita se u selhávajícího srdce neprojeví. Zároveň s aktivací sympatiku se jako reakce na snížený efektivní cirkulující objem aktivuje i systém RAAS a sekrece ADH (vazopresinu),. Proto se v ledvinách zvyšuje resorpce Na+, Cl– a vody a zvyšuje se objem plazmy, což za fyziologických podmínek vrátí tlak krve na původní hodnotu. V podmínkách srdečního selhání je ale zvýšený objem plazmy dalším faktorem, který srdce zatěžuje a prohlubuje jeho selhání. (Lokální sekrece natriuretických peptidů (ANP a BNP) se při dlouhodobých změnách neuplatňuje.) Změněný myokard je zatížen také zvýšeným odporem (periferní vazokonstrikcí), proti kterému krev vypuzuje. Srdce musí zvýšit práci. Protože se vazokonstrikce týká i věnčitých tepen, je riziko ischemie myokardu vyšší. Mediátor sympatiku noradrenalin rovněž zpětně stimuluje systém RAAS, který zase potencuje další aktivaci sympatiku. Vzniká tak bludný kruh, jehož důsledkem je nerovnováha iontů Na+ a K+ a periferní vazokonstrikce. Buňky myokardu hypertrofují nebo zanikají apoptózou. Proliferují fibrocyty, dochází k fibróze. Tento stav může být udržován měsíce i roky, nicméně postupně se prohlubuje a bez léčby končí smrtí pacienta |
6.5.1 Remodelace levé komory srdeční
Remodelace srdce je strukturální a funkční přestavba tkáně, která postihuje kardiomyocyty i podpůrné fibrocyty, jako reakce na zvýšenou zátěž nebo poškození myokardu. Různé příčiny způsobují podobné molekulární, biochemické i mechanické změny. Základem je hypertrofie, zvětšení průměru svalových vláken a ztluštění stěny postiženého srdečního oddílu. Podle mechanismu vzniku rozlišujeme hypertrofii koncentrickou a excentrickou.
Koncentrická hypertrofie vzniká nejčastěji tlakovým přetížením srdce (např. zvýšený afterload při hypertenzi nebo aortální stenóze). Srdce vypuzuje krev do systémového řečiště proti zvýšenému tlaku a intenzívnější zátěží vzniká hypertrofie. Hypertrofie však zvyšuje spotřebu živin a kyslíku a zároveň prodlužuje difúzní dráhu, proto je hypertrofický myokard náchylnější k ischemii. Hypertrofie komory se týká i fibrocytů, které vytvářejí opěrnou síť pro kardiomyocyty. Tvoří více extracelulární matrix a způsobují pokles poddajnosti srdeční svaloviny.
Hypertrofická adaptace je výhodná jen nějakou dobu. Na začátku je adaptačním mechanismem, který pomáhá udržovat funkci srdce, ale při přetrvávání nebo prohlubování nepříznivých podmínek (např. hypertenze), vedou ty samé mechanismy k postupnému selhání srdce. Tento proces trvá většinou poměrně dlouho (roky až desítky let), než se projeví klinicky.
Excentrická hypertrofie vzniká při převaze objemového zatížení (zvýšený preload). Pokud je srdce přetěžováno objemově, dochází k excentrické hypertrofii, během které srdce zvětší tloušťku stěny a zároveň dilatuje. Díky dilataci, ke které dochází již od začátku, přechází tato forma hypertrofie obvykle rychleji do srdečního selhání a má proto nepříznivější průběh. Příčinou mohou být některé chlopenní vady (mitrální a aortální regurgitace), výkonnostní sportování, dokonce i těhotenství. Excentrická hypertrofie je zpočátku výhodná tím, že se zvýší enddiastolický objem levé komory (objem, který zůstane v komoře po ejekční fázi), a proto je i přes pokles ejekční frakce po určitou dobu zachovaný tepový objem. Postupně se však enddiastolický objem dále zvyšuje, až je náplň tak velká, že přestává platit Frank-Starlingův zákon, srdce se nemůže stáhnout a selže.
Dojde-li k akutnímu přetížení srdce, například při masivní plicní embolii, srdce nemá čas reagovat hypertrofií, dochází k jeho dilataci. Když je stěna dilatovaná, přestává opět platit Frankův-Starlingův zákon, tlak v levé komoře klesá a srdce selhává.